主な疾患(治療方法)
関節リウマチ
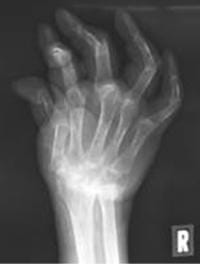
関節リウマチの治療はこの数年間で生物学的製剤を含む複数の薬剤の導入で大きな変革期を迎えています。病気の活動性のコントロールのみならず、関節の破壊の進行を阻止したり、身体機能障害の進行を回避したりすることが高い確率で可能となりました。実際、当院でも多くの患者さんが新しい治療にて改善や社会復帰をしておられます。また一部の患者さんにおいては、治療で改善した後に有効であった薬を中止しても症状がその後もでてこない、いわゆる"薬なしの寛解(治癒の可能性)"も認められるようになってきました。
当院では、関節リウマチの診断を的確に行い、かつ関節だけではなく全身の合併症の評価を含めて一人ひとりの患者さんを総合的にみさせていただいた上で、その患者さんにとって最もいい治療を行っております。
当院は日本リウマチ学会認定教育施設であり、臨床試験にも長期間参加してきた実績もあります。
専門医・登録医の資格をもち、阪大病院免疫・アレルギー内科での教育・診療経験のある医師が主に診察させていただきます。
関節リウマチの疑いのある患者さん、あるいは関節リウマチで治療中にもかかわらず改善なく困っておられる患者さんは是非、当院関節リウマチ外来にご相談ください。
膠原病
膠原病診療はきわめて専門性の高い内科の分野で、合併症の管理を含めたきめ細かな治療が経過と寿命に大きな影響を与えます。当院は日本リウマチ学会および日本アレルギー学会の認定教育施設であり、専門医・登録医の資格をもち、阪大病院免疫・アレルギー内科での教育・診療経験のある医師が主に診療させいただいております。
また、これらの疾患は全身の多臓器に及ぶ病変を引き起こしますが、当院の多分野の専門医・診療科と連携し、迅速で総合的な診療を行っております。
膠原病の症状:関節の痛みやはれ、原因不明の発熱、発疹、手指のはれ、レイノー症状(寒冷やストレスで指が白くなる)、繰り返す口内炎、蛋白尿、原因不明の筋肉痛、筋力低下など
主な膠原病:全身性エリテマトーデス(SLE)、多発筋炎・皮膚筋炎、混合性結合組織病、結節性多発動脈炎、顕微鏡的血管炎、ウエジェナー肉芽腫症、ベーチェット病、強皮症、リウマチ性多発筋痛症、成人スティル病、シェーグレン症候群、アレルギー性肉芽腫性血管炎、RS3PEなど
気管支喘息
ぜいぜいする、ヒューヒューするなどの夜間・朝方に多い呼吸困難やせきでお困りの方、あるいは気管支喘息の治療を受けておられるにも関わらず改善されず困っておられる方は、是非、当科を受診してください。
多種類の吸入薬、のみ薬、注射薬(抗IgE抗体)を使い分けて、患者さん一人ひとりの病状に応じたきめ細やかな診療を行っております。
また、夜間に症状がひどくなることの多い病気ですので、もちろん、当専門外来で診療させていただいております患者さんが夜間や休日にひどい発作を起こされましたときには、当院の当直医が時間外外来または入院病棟にて治療させていただきます。
肺がん
悪性腫瘍が心臓病、脳卒中を抜いて、日本人の死亡原因の第一位となって久しいですが、悪性腫瘍の中でも、最近特に増加しているのが肺がんです。 がんは、遺伝子の異常が蓄積して増え続けるようになったがん細胞によって引き起こされる病気で、特に肺では、遺伝子異常を引き起こしやすいのがタバコです。 がんは不治の病とよく言われますが、周辺の臓器に広がったり、離れた臓器に転移することが治療を難しくしている原因です。 肺がんの場合、肝臓、骨、脳、副腎、そして肺の他の部位に転移する場合があります。ひとくちに肺がんと言っても、いくつか種類があり、 肺の中からがん細胞が発生する原発性肺がんと、肺以外の臓器にできたがん (大腸がんなど) が肺に転移を起こしてできる転移性肺がんの2つに分かれます。そして原発性肺がんはさらに腺がん、扁平上皮がん、大細胞がん、小細胞がんの 4 つに分かれます。当科で診断・治療を行うのは、主として原発性肺がんです。
原発性肺がんの治療は、早期ならもちろん手術を行いますが、転移を認める場合は放射線や抗がん剤を用いた治療を行います。 抗がん剤というと、「何ヶ月も点滴してきつい、副作用が強い。」といった印象を持たれがちですが、最近では吐き気や血液異常など副作用のあまり出ない点滴薬や内服薬が増えてきました。 また気管支鏡など検査によってとられたがん細胞を調べることで、一部の遺伝子異常が分かるようになってきました。 これら遺伝子の異常が分かれば、異常のある分子タンパクを標的にした、より効果的な治療薬 (分子標的薬と言います) を使うことができます。 肺がんの治療は日進月歩で進んでいますが、禁煙などの予防と早期発見・早期治療が大切です。当科では、肺がんの患者さんに、常に最新の治療を提供できるよう努めます。
間質性肺炎
一般に肺炎というと、細菌の感染によって起こる肺炎を言います。細い気管支や肺の奥にある小胞 (肺胞と言います) の中に炎症がおき、痰が出てくるのが一般的です。 一方、肺胞と肺胞の間を隔てる壁 (胞隔と言います) に炎症が起きて胞隔が厚くなり、肺胞がつぶれてくる病気が間質性肺炎です。痰は通常あまり出ません。 間質性肺炎が長引くと肺が線維化を起こして硬くなってくるので、肺線維症とも呼ばれます。 原因の分からない (特発性と言います) 場合が大部分ですが、感染・膠原病・粉塵・放射線・薬など、原因の分かる (続発性と言います) 場合もあります。 いずれにしろ、何らかの免疫異常が引き金となって起こると考えられています。
特発性間質性肺炎の多くは診断や治療が困難で進行性ですが、中にはステロイドと呼ばれる副腎皮質ホルモン製剤が効く場合もあります。 また免疫を抑える薬や、線維化を予防する薬を使う場合もあります。
間質性肺炎は、呼吸器病の中でも特に診断・治療が難しい疾患です。当科では、胸部 CT や気管支鏡を行い、できるだけ早期に、正しい診断を行い、最適の治療が行えるよう努めます。
慢性閉塞性肺疾患(COPD)
COPDという病名はまだあまり広く知られていませんが、慢性閉塞性肺疾患 (chronic obstructive pulmonary disease) の略語です。 新しい病気ではなく、これまでは「肺気腫」や「慢性気管支炎」と診断されており、最近まとめて COPD と呼ばれるようになりました。 軽い炎症が持続的に続くことで、肺の構造が破壊され、慢性の咳・痰症状や運動時の息切れが生じます。原因のほとんどは喫煙で、治療の第一歩はまず禁煙です。 禁煙しても肺がもとどおりに治るわけではありませんが、進行が止められる可能性があります。
また症状がある場合は、吸入薬など適切な薬を使えば症状が楽になります。
最近の疫学研究で、COPDは高い頻度で、心臓病や動脈硬化、糖尿病、骨粗鬆症などと一緒に起こることが分かってきました。 逆に言えば、高血圧や糖尿病、骨粗鬆症など生活習慣病がある方は、気づかない間に COPD も起こしている可能性があります。 慢性の咳・痰症状があったり、階段の昇り降りで息切れを感じるようであれば、胸部 X 線や肺機能検査 (スパイロメトリーと言います) を受けましょう。これらの検査で異常があれば、当科をご受診下さい。さらに詳しく精密検査を行って、COPD の早期発見・治療に努めます。
呼吸器感染症
空気の通り道である気道の感染症、肺の奥にある小胞 (肺胞と言います) の感染症、肺をおおっている膜 (胸膜と言います) の感染症が呼吸器感染症です。 いわゆる「かぜ」を含む上気道感染症、気管支炎などの下気道感染症、肺胞の感染症である肺炎、胸膜炎などがあります。 当科で主として治療の対象になるのが肺炎です。細菌やウイルスなどの病原微生物の感染によって起こるので、診断はその病原微生物とつきとめること、 治療は微生物を駆除する抗生剤を使うことになります。ひとくちに肺炎と言っても、まったく同じ診断・治療を行なうわけではなく、市中で発生する肺炎、 病院内で発生する肺炎、介護施設など医療関連施設で発生する肺炎は、病原微生物の種類や肺炎にかかる患者さんの年齢や健康状態が異なるため、診断や治療法が少し異なります。
通常は抗生剤の内服や点滴でよくなることが多いのですが、抗生剤が効かない場合は、専門的診療が必要になってきます。 肺炎と思っていても、肺がんや COPD、間質性肺炎がかくれていることがあります。また場合によっては気管支鏡による診断や人工呼吸器による専門的治療が必要な場合もあります。 肺炎と診断・治療されてもなかなか治らない場合には、当科を受診、あるいは主治医の先生にご紹介してもらって下さい。




